มะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็ก (NSCLC) คิดเป็นประมาณ 80%-85% ของจำนวนมะเร็งปอดทั้งหมด และการผ่าตัดเป็นวิธีการรักษาที่มีประสิทธิภาพสูงสุดสำหรับมะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็กระยะเริ่มต้น อย่างไรก็ตาม อัตราการกลับเป็นซ้ำลดลงเพียง 15% และอัตราการรอดชีวิต 5 ปีเพิ่มขึ้น 5% หลังจากได้รับเคมีบำบัดระหว่างและหลังผ่าตัด ดังนั้นจึงยังมีความต้องการทางคลินิกที่ไม่ได้รับการตอบสนองอีกมาก
การบำบัดภูมิคุ้มกันในช่วงก่อนและหลังการผ่าตัดสำหรับมะเร็งปอดชนิดเซลล์ไม่เล็กเป็นจุดสนใจของการวิจัยใหม่ในช่วงไม่กี่ปีที่ผ่านมา และผลการทดลองแบบสุ่มที่มีการควบคุมในระยะที่ 3 จำนวนมากได้พิสูจน์ให้เห็นถึงความสำคัญของการบำบัดภูมิคุ้มกันในช่วงก่อนและหลังการผ่าตัด
การบำบัดภูมิคุ้มกันสำหรับผู้ป่วยมะเร็งปอดชนิดไม่ใช่เซลล์เล็กระยะเริ่มต้นที่สามารถผ่าตัดได้ (NSCLC) มีความก้าวหน้าอย่างมากในช่วงไม่กี่ปีที่ผ่านมา และกลยุทธ์การรักษานี้ไม่เพียงแต่ช่วยยืดอายุการรอดชีวิตของผู้ป่วยเท่านั้น แต่ยังช่วยปรับปรุงคุณภาพชีวิตอีกด้วย โดยเป็นการเสริมประสิทธิภาพให้กับการผ่าตัดแบบดั้งเดิม
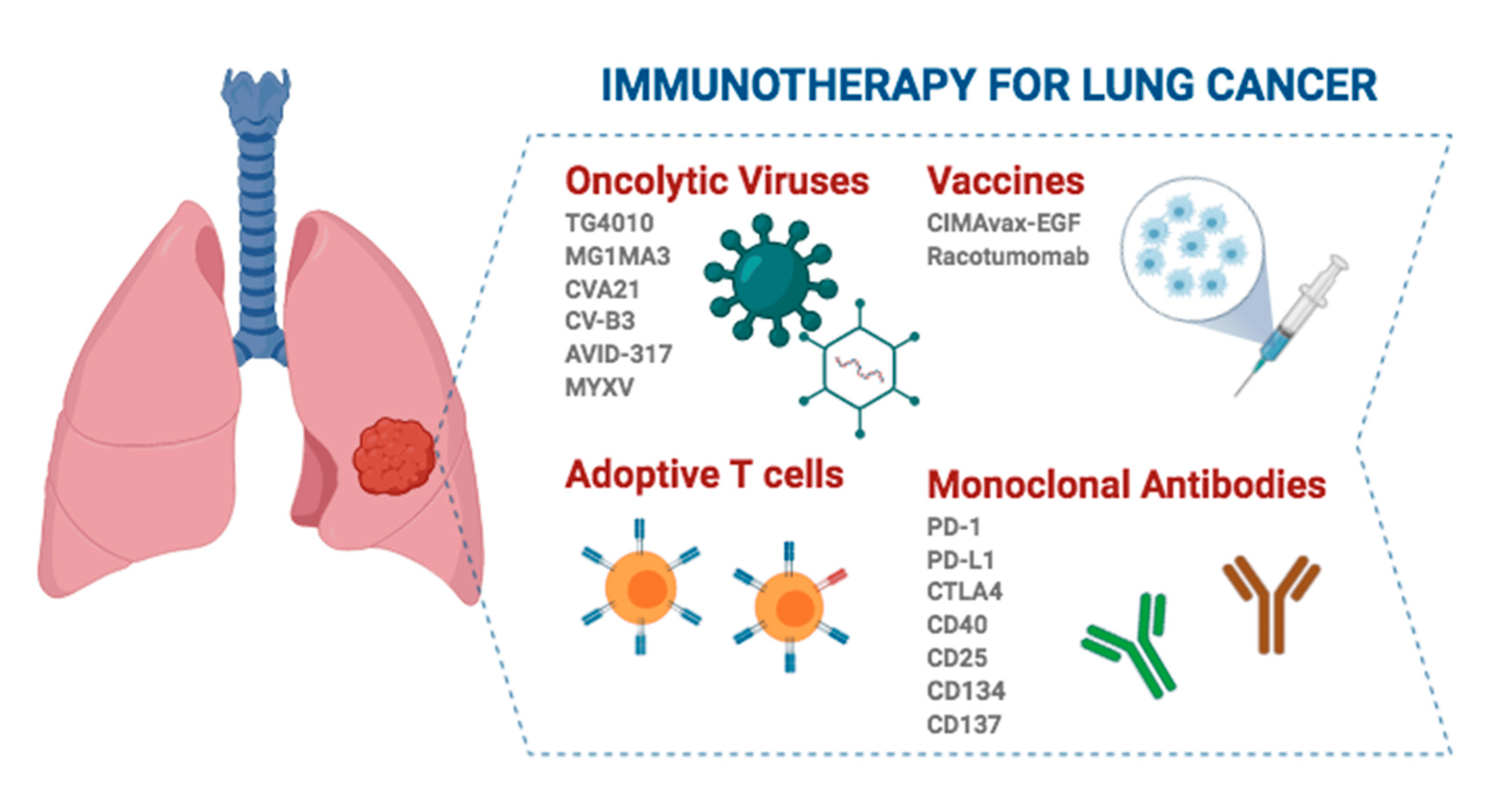
รูปแบบหลักของภูมิคุ้มกันบำบัดในการรักษา NSCLC ระยะเริ่มต้นที่สามารถผ่าตัดได้ มีอยู่ 3 รูปแบบ ขึ้นอยู่กับเวลาที่ได้รับภูมิคุ้มกันบำบัด:
1. ภูมิคุ้มกันบำบัดแบบนีโอแอดจูแวนต์เพียงอย่างเดียว: ภูมิคุ้มกันบำบัดจะทำก่อนการผ่าตัดเพื่อลดขนาดของเนื้องอกและลดความเสี่ยงของการกลับเป็นซ้ำ การศึกษา CheckMate 816 [1] แสดงให้เห็นว่าภูมิคุ้มกันบำบัดร่วมกับเคมีบำบัดช่วยเพิ่มอัตราการรอดชีวิตโดยปราศจากเหตุการณ์ (EFS) ในระยะนีโอแอดจูแวนต์ได้อย่างมีนัยสำคัญเมื่อเทียบกับเคมีบำบัดเพียงอย่างเดียว นอกจากนี้ ภูมิคุ้มกันบำบัดแบบนีโอแอดจูแวนต์ยังสามารถลดอัตราการกลับเป็นซ้ำ พร้อมกับปรับปรุงอัตราการตอบสนองที่สมบูรณ์ทางพยาธิวิทยา (pCR) ของผู้ป่วย ซึ่งจะช่วยลดโอกาสการกลับเป็นซ้ำหลังการผ่าตัด
2. ภูมิคุ้มกันบำบัดระหว่างและหลังการผ่าตัด (นีโอแอดจูแวนต์ + แอดจูแวนต์): ในรูปแบบนี้ ภูมิคุ้มกันบำบัดจะทำก่อนและหลังการผ่าตัดเพื่อเพิ่มประสิทธิภาพในการต่อต้านเนื้องอกและกำจัดรอยโรคที่เหลืออยู่ให้น้อยที่สุดหลังการผ่าตัด เป้าหมายหลักของรูปแบบการรักษานี้คือการปรับปรุงอัตราการรอดชีวิตและอัตราการหายขาดในระยะยาวสำหรับผู้ป่วยเนื้องอก โดยการผสมผสานภูมิคุ้มกันบำบัดทั้งในระยะนีโอแอดจูแวนต์ (ก่อนผ่าตัด) และระยะเสริม (หลังผ่าตัด) Keykeynote 671 เป็นตัวแทนของรูปแบบนี้ [2] ในฐานะการทดลองแบบสุ่มและมีกลุ่มควบคุม (RCT) เพียงรายการเดียวที่มีจุดสิ้นสุดของ EFS และ OS เป็นบวก การทดลองนี้ได้ประเมินประสิทธิภาพของพาลิซูแมบร่วมกับเคมีบำบัดในผู้ป่วยมะเร็งปอดชนิดเซลล์ไม่เล็กระยะที่ 2, 3A และ 3B (N2) ที่สามารถผ่าตัดได้ เมื่อเปรียบเทียบกับเคมีบำบัดเพียงอย่างเดียว เพมโบรลิซูแมบร่วมกับเคมีบำบัดสามารถยืดอายุ EFS เฉลี่ยได้ 2.5 ปี และลดความเสี่ยงของการดำเนินของโรค การกลับมาเป็นซ้ำ หรือการเสียชีวิตได้ 41% นอกจากนี้ KEYNOTE-671 ยังเป็นการศึกษาภูมิคุ้มกันบำบัดครั้งแรกที่แสดงให้เห็นถึงประโยชน์ด้านอัตราการรอดชีวิตโดยรวม (OS) ในมะเร็งปอดชนิดเซลล์ไม่เล็กที่สามารถผ่าตัดได้ โดยลดความเสี่ยงการเสียชีวิตลง 28% (HR 0.72) ซึ่งถือเป็นก้าวสำคัญในการรักษาด้วยภูมิคุ้มกันแบบนีโอแอดจูแวนต์และแบบเสริมสำหรับมะเร็งปอดชนิดเซลล์ไม่เล็กที่สามารถผ่าตัดได้ในระยะเริ่มต้น
3. การรักษาด้วยภูมิคุ้มกันบำบัดเสริมเพียงอย่างเดียว: ในรูปแบบนี้ ผู้ป่วยไม่ได้รับการรักษาด้วยยาก่อนการผ่าตัด และใช้ยาภูมิคุ้มกันบำบัดหลังการผ่าตัดเพื่อป้องกันการกลับมาเป็นซ้ำของเนื้องอกที่เหลืออยู่ ซึ่งเหมาะสำหรับผู้ป่วยที่มีความเสี่ยงต่อการกลับมาเป็นซ้ำสูง การศึกษา IMpower010 ได้ประเมินประสิทธิภาพของการรักษาด้วย attilizumab เสริมหลังการผ่าตัดเทียบกับการรักษาแบบประคับประคองที่เหมาะสมในผู้ป่วยมะเร็งปอดชนิดเซลล์ไม่เล็กระยะ IB ถึง IIIA ที่ผ่าตัดออกหมดแล้ว (AJCC ฉบับที่ 7) [3] ผลการศึกษาแสดงให้เห็นว่าการรักษาด้วย attilizumab เสริมช่วยยืดอายุการรอดชีวิตโดยปราศจากโรค (DFS) อย่างมีนัยสำคัญในผู้ป่วย PD-L1 ที่เป็นบวกในระยะ ⅱ ถึง ⅢA นอกจากนี้ การศึกษา KEYNOTE-091/PEARLS ยังได้ประเมินผลของ pembrolizumab ในฐานะการรักษาเสริมในผู้ป่วยมะเร็งปอดชนิดเซลล์ไม่เล็กระยะ IB ถึง IIIA ที่ผ่าตัดออกหมดแล้ว [4] ผู้ป่วย Pabolizumab มีระยะเวลาการรักษาที่ยาวนานขึ้นอย่างมีนัยสำคัญในประชากรโดยรวม (HR 0.76) โดยมีค่ามัธยฐานของระยะเวลาการรักษา (DFS) อยู่ที่ 53.6 เดือนในกลุ่มที่ได้รับ Pabolizumab และ 42 เดือนในกลุ่มที่ได้รับยาหลอก ในกลุ่มย่อยของผู้ป่วยที่มีคะแนนสัดส่วนเนื้องอก PD-L1 (TPS) ≥50% แม้ว่าระยะเวลาการรักษาจะยาวนานขึ้นในกลุ่มที่ได้รับ Pabolizumab แต่ความแตกต่างระหว่างทั้งสองกลุ่มไม่มีนัยสำคัญทางสถิติเนื่องจากขนาดกลุ่มตัวอย่างค่อนข้างเล็ก และจำเป็นต้องมีการติดตามผลที่นานขึ้นเพื่อยืนยัน
ตามการใช้ภูมิคุ้มกันบำบัดร่วมกับยาหรือวิธีการรักษาอื่น ๆ และรูปแบบการรักษาแบบผสมผสาน โปรแกรมภูมิคุ้มกันบำบัดแบบนีโอแอดจูแวนต์และภูมิคุ้มกันบำบัดแบบเสริมสามารถแบ่งออกได้เป็น 3 รูปแบบหลักดังต่อไปนี้
1. ภูมิคุ้มกันบำบัดชนิดเดียว: การบำบัดประเภทนี้รวมถึงการศึกษาวิจัย เช่น LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] และ ANVIL [7] ซึ่งมีลักษณะเฉพาะคือการใช้ยาภูมิคุ้มกันบำบัดชนิดเดียวเป็นการบำบัดเสริม (แบบใหม่)
2. การผสมผสานระหว่างภูมิคุ้มกันบำบัดและเคมีบำบัด: การศึกษาเหล่านี้รวมถึง KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] และ IMpower030 [12] การศึกษาเหล่านี้ศึกษาผลของการผสมผสานภูมิคุ้มกันบำบัดและเคมีบำบัดในช่วงระหว่างการผ่าตัด
3. การผสมผสานระหว่างภูมิคุ้มกันบำบัดกับวิธีการรักษาอื่น ๆ : (1) การผสมผสานกับภูมิคุ้มกันยาอื่น ๆ : ตัวอย่างเช่น แอนติเจนที่เกี่ยวข้องกับเซลล์ทีพิษต่อเซลล์ที 4 (CTLA-4) ถูกนำมารวมกันในการทดสอบ NEOSTAR [13] แอนติบอดีต่อยีนกระตุ้นเซลล์ลิมโฟไซต์ 3 (LAG-3) ถูกนำมารวมกันในการทดสอบ NEO-Predict-Lung [14] และอิมมูโนโกลบูลินเซลล์ทีและโครงสร้าง ITIM ถูกนำมารวมกันในการทดสอบ SKYSCRAPER 15 การศึกษาเช่นการผสมผสานแอนติบอดี TIGIT [15] ได้เพิ่มประสิทธิภาพในการต่อต้านเนื้องอกผ่านการผสมผสานของภูมิคุ้มกันยา (2) รวมกับรังสีรักษา: ตัวอย่างเช่น duvaliumab รวมกับรังสีรักษาแบบ stereotactic (SBRT) ได้รับการออกแบบมาเพื่อเพิ่มประสิทธิภาพในการรักษา NSCLC ระยะเริ่มต้น [16]; (3) การรวมกับยาต้านการสร้างหลอดเลือดใหม่: ตัวอย่างเช่น การศึกษา EAST ENERGY [17] สำรวจผลเสริมฤทธิ์กันของ ramumab ร่วมกับภูมิคุ้มกันบำบัด การสำรวจภูมิคุ้มกันบำบัดหลายรูปแบบแสดงให้เห็นว่ากลไกการประยุกต์ใช้ภูมิคุ้มกันบำบัดในช่วงระหว่างผ่าตัดยังไม่เป็นที่เข้าใจอย่างถ่องแท้ แม้ว่าภูมิคุ้มกันบำบัดเพียงอย่างเดียวจะแสดงให้เห็นผลลัพธ์เชิงบวกในการรักษาในช่วงระหว่างผ่าตัด แต่ด้วยการผสมผสานเคมีบำบัด การฉายรังสี การรักษาด้วยยาต้านการสร้างเส้นเลือดใหม่ และยาต้านจุดตรวจภูมิคุ้มกันอื่นๆ เช่น CTLA-4, LAG-3 และ TIGIT นักวิจัยหวังว่าจะสามารถเพิ่มประสิทธิภาพของภูมิคุ้มกันบำบัดต่อไปได้อีก
ยังไม่มีข้อสรุปเกี่ยวกับรูปแบบที่ดีที่สุดของภูมิคุ้มกันบำบัดสำหรับการผ่าตัดมะเร็งปอดชนิดเซลล์ไม่เล็กระยะเริ่มต้น โดยเฉพาะอย่างยิ่งว่าภูมิคุ้มกันบำบัดในช่วงก่อนและหลังผ่าตัดเทียบกับภูมิคุ้มกันบำบัดก่อนการผ่าตัดเพียงอย่างเดียวหรือไม่ และภูมิคุ้มกันบำบัดเสริมเพิ่มเติมสามารถส่งผลเพิ่มเติมที่สำคัญได้หรือไม่ ยังไม่มีผลการทดลองเปรียบเทียบโดยตรง
ฟอร์ดและคณะได้ใช้การวิเคราะห์ถ่วงน้ำหนักคะแนนความโน้มเอียงเชิงสำรวจเพื่อจำลองผลของการทดลองแบบสุ่มและมีกลุ่มควบคุม และปรับข้อมูลพื้นฐานด้านประชากรศาสตร์และลักษณะเฉพาะของโรคในกลุ่มประชากรที่ศึกษาต่างๆ เพื่อลดผลกระทบจากปัจจัยรบกวนเหล่านี้ ทำให้ผลการศึกษาของ CheckMate 816 [1] และ CheckMate 77T [8] มีความใกล้เคียงกันมากขึ้น ระยะเวลาติดตามผลเฉลี่ยอยู่ที่ 29.5 เดือน (CheckMate 816) และ 33.3 เดือน (CheckMate 77T) ตามลำดับ ซึ่งเพียงพอสำหรับการติดตามผล EFS และการวัดประสิทธิภาพที่สำคัญอื่นๆ
ในการวิเคราะห์แบบถ่วงน้ำหนัก ค่า HR ของ EFS อยู่ที่ 0.61 (ช่วงความเชื่อมั่น 95%, 0.39 ถึง 0.97) ซึ่งบ่งชี้ว่ามีความเสี่ยงต่อการเกิดซ้ำหรือการเสียชีวิตลดลง 39% ในกลุ่มที่ได้รับเคมีบำบัดร่วมกับนาบูลิอูแมบในช่วงระหว่างผ่าตัด (CheckMate 77T mode) เมื่อเทียบกับกลุ่มที่ได้รับเคมีบำบัดร่วมกับนาบูลิอูแมบในช่วงก่อนผ่าตัด (CheckMate 816) กลุ่มที่ได้รับเนบูลิอูแมบในช่วงระหว่างผ่าตัดและเคมีบำบัดแสดงให้เห็นถึงประโยชน์เล็กน้อยในผู้ป่วยทุกรายในระยะเริ่มต้น และผลการรักษาจะเด่นชัดมากขึ้นในผู้ป่วยที่มีการแสดงออกของ PD-L1 ของเนื้องอกน้อยกว่า 1% (ความเสี่ยงต่อการเกิดซ้ำหรือการเสียชีวิตลดลง 49%) นอกจากนี้ สำหรับผู้ป่วยที่ไม่สามารถบรรลุ pCR ได้ กลุ่มที่ได้รับเคมีบำบัดร่วมกับนาบูลิอูแมบในช่วงระหว่างผ่าตัดแสดงให้เห็นถึงประโยชน์ของ EFS ที่มากกว่า (ความเสี่ยงต่อการเกิดซ้ำหรือการเสียชีวิตลดลง 35%) เมื่อเทียบกับกลุ่มที่ได้รับเคมีบำบัดร่วมกับนาบูลิอูแมบในช่วงก่อนผ่าตัดและเคมีบำบัด ผลลัพธ์เหล่านี้ชี้ให้เห็นว่าแบบจำลองภูมิคุ้มกันบำบัดในช่วงรอบและหลังการผ่าตัดมีประโยชน์มากกว่าแบบจำลองภูมิคุ้มกันบำบัดก่อนการผ่าตัดเพียงอย่างเดียว โดยเฉพาะในผู้ป่วยที่มีการแสดงออกของ PD-L1 ต่ำและมีเนื้องอกที่เหลืออยู่หลังจากการรักษาเริ่มต้น
อย่างไรก็ตาม การเปรียบเทียบทางอ้อมบางกรณี (เช่น การวิเคราะห์อภิมาน) ไม่พบความแตกต่างอย่างมีนัยสำคัญในอัตราการรอดชีวิตระหว่างการรักษาด้วยภูมิคุ้มกันบำบัดก่อนการผ่าตัดและการรักษาด้วยภูมิคุ้มกันบำบัดก่อนการผ่าตัด [18] การวิเคราะห์อภิมานจากข้อมูลผู้ป่วยแต่ละรายพบว่าการรักษาด้วยภูมิคุ้มกันบำบัดก่อนการผ่าตัดและการรักษาด้วยภูมิคุ้มกันบำบัดก่อนการผ่าตัดให้ผลลัพธ์ที่คล้ายคลึงกันในด้าน EFS ทั้งในทั้งกลุ่มย่อยที่ได้รับการรักษาด้วย pCR และกลุ่มที่ไม่ได้ได้รับ PCR ในผู้ป่วยมะเร็งปอดชนิดเซลล์ไม่เล็กระยะเริ่มต้นที่สามารถผ่าตัดได้ [19] นอกจากนี้ บทบาทของการรักษาด้วยภูมิคุ้มกันบำบัดเสริม โดยเฉพาะอย่างยิ่งหลังจากที่ผู้ป่วยได้รับ pCR แล้ว ยังคงเป็นประเด็นที่ถกเถียงกันในทางคลินิก
เมื่อเร็ว ๆ นี้ คณะกรรมการที่ปรึกษาด้านยารักษาโรคมะเร็งของสำนักงานคณะกรรมการอาหารและยาแห่งสหรัฐอเมริกา (FDA) ได้หารือเกี่ยวกับประเด็นนี้ โดยเน้นย้ำว่าบทบาทเฉพาะของภูมิคุ้มกันบำบัดแบบเสริมยังคงไม่ชัดเจน [20] มีการหารือกันว่า: (1) เป็นการยากที่จะแยกแยะผลของการรักษาแต่ละระยะ: เนื่องจากโปรแกรมการรักษาระหว่างผ่าตัดประกอบด้วยสองระยะ คือ ระยะก่อนผ่าตัดและระยะเสริม จึงเป็นการยากที่จะระบุถึงผลการรักษาโดยรวมของแต่ละระยะ ทำให้ยากที่จะระบุว่าระยะใดสำคัญกว่า หรือจำเป็นต้องทำทั้งสองระยะพร้อมกันหรือไม่; (2) ความเป็นไปได้ของการรักษาเกินขนาด: หากภูมิคุ้มกันบำบัดเกี่ยวข้องกับการรักษาทั้งสองระยะ อาจทำให้ผู้ป่วยได้รับการรักษาเกินขนาดและเพิ่มความเสี่ยงต่อผลข้างเคียง; (3) ภาระการรักษาที่เพิ่มขึ้น: การรักษาเพิ่มเติมในระยะการรักษาแบบเสริมอาจทำให้ผู้ป่วยมีภาระการรักษาที่สูงขึ้น โดยเฉพาะอย่างยิ่งหากมีความไม่แน่นอนเกี่ยวกับผลการรักษาโดยรวม เพื่อตอบสนองต่อข้อถกเถียงข้างต้น เพื่อให้ได้ข้อสรุปที่ชัดเจน จำเป็นต้องมีการทดลองแบบสุ่มที่มีการควบคุมที่ได้รับการออกแบบอย่างเข้มงวดยิ่งขึ้นเพื่อการตรวจยืนยันเพิ่มเติมในอนาคต
เวลาโพสต์: 07-12-2024