เนื้องอกมดลูกเป็นสาเหตุที่พบบ่อยของภาวะเลือดออกมากผิดปกติ (menorrhagia) และภาวะโลหิตจาง และมีอุบัติการณ์สูงมาก ประมาณ 70% ถึง 80% ของผู้หญิงจะมีเนื้องอกมดลูกในช่วงชีวิต ซึ่ง 50% มีอาการ ปัจจุบัน การผ่าตัดมดลูกเป็นการรักษาที่ใช้กันมากที่สุดและถือเป็นการรักษาเนื้องอกมดลูกแบบรุนแรง แต่การผ่าตัดมดลูกไม่เพียงแต่มีความเสี่ยงระหว่างการผ่าตัดเท่านั้น แต่ยังเพิ่มความเสี่ยงในระยะยาวต่อโรคหัวใจและหลอดเลือด ความวิตกกังวล ภาวะซึมเศร้า และการเสียชีวิต ในทางตรงกันข้าม การรักษาด้วยวิธีต่างๆ เช่น การอุดหลอดเลือดแดงมดลูก การจี้ทำลายเนื้อเยื่อเฉพาะที่ และการใช้ยาต้าน GnRH แบบรับประทาน มีความปลอดภัยมากกว่า แต่ยังไม่สามารถนำมาใช้ได้อย่างเต็มที่
สรุปกรณีศึกษา
หญิงผิวดำอายุ 33 ปี ไม่เคยตั้งครรภ์มาก่อน มาพบแพทย์ประจำตัวของเธอด้วยประจำเดือนมามากและมีแก๊สในช่องท้อง เธอป่วยเป็นโรคโลหิตจางจากการขาดธาตุเหล็ก ผลตรวจธาลัสซีเมียและโรคโลหิตจางชนิดเม็ดเลือดรูปเคียวเป็นลบ ผู้ป่วยไม่มีเลือดปนในอุจจาระ และไม่มีประวัติครอบครัวเป็นมะเร็งลำไส้ใหญ่หรือโรคลำไส้อักเสบ เธอรายงานว่ามีประจำเดือนมาปกติ เดือนละครั้ง ประจำเดือนแต่ละครั้งห่างกัน 8 วัน และประจำเดือนไม่เปลี่ยนแปลงเป็นเวลานาน ใน 3 วันที่ประจำเดือนมามากที่สุดของแต่ละรอบเดือน เธอต้องใช้ผ้าอนามัยแบบสอด 8-9 ชิ้นต่อวัน และบางครั้งมีเลือดออกระหว่างรอบเดือน เธอกำลังศึกษาต่อในระดับปริญญาเอกและวางแผนที่จะตั้งครรภ์ภายในสองปี ผลอัลตราซาวนด์แสดงให้เห็นว่ามดลูกขยายใหญ่ มีเนื้องอกในมดลูกหลายก้อนและรังไข่ปกติ คุณจะรักษาผู้ป่วยอย่างไร
อุบัติการณ์ของโรคที่เกี่ยวข้องกับเนื้องอกมดลูกนั้นซับซ้อนขึ้นจากอัตราการตรวจพบโรคที่ต่ำ และความจริงที่ว่าอาการของโรคนี้มักเกิดจากโรคอื่นๆ เช่น โรคทางเดินอาหาร หรือความผิดปกติของระบบเลือด ความอับอายที่เกี่ยวข้องกับการพูดคุยเกี่ยวกับประจำเดือนทำให้หลายคนที่มีประจำเดือนมามากหรือประจำเดือนมาช้าไม่รู้ว่าอาการของตนผิดปกติ ผู้ที่มีอาการมักไม่ได้รับการวินิจฉัยอย่างทันท่วงที ผู้ป่วยหนึ่งในสามใช้เวลาห้าปีจึงจะได้รับการวินิจฉัย และบางรายใช้เวลานานกว่าแปดปี การวินิจฉัยที่ล่าช้าอาจส่งผลเสียต่อภาวะเจริญพันธุ์ คุณภาพชีวิต และความเป็นอยู่ทางการเงิน และจากการศึกษาเชิงคุณภาพพบว่าผู้ป่วยเนื้องอกมดลูกที่มีอาการร้อยละ 95 รายงานผลข้างเคียงทางจิตใจ ได้แก่ ภาวะซึมเศร้า ความกังวล ความโกรธ และความทุกข์ทรมานจากภาพลักษณ์ทางร่างกาย ความอับอายและความอับอายที่เกี่ยวข้องกับการมีประจำเดือนเป็นอุปสรรคต่อการอภิปราย การวิจัย การสนับสนุน และนวัตกรรมในด้านนี้ ในบรรดาผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นเนื้องอกในมดลูกด้วยอัลตราซาวนด์ ร้อยละ 50 ถึง 72 ไม่เคยรู้มาก่อนว่าตนเองมีเนื้องอกในมดลูก ซึ่งชี้ให้เห็นว่าอัลตราซาวนด์อาจถูกนำมาใช้ในการประเมินโรคทั่วไปนี้อย่างแพร่หลายมากขึ้น
อัตราการเกิดเนื้องอกมดลูกจะเพิ่มขึ้นตามอายุจนถึงวัยหมดประจำเดือน และพบในคนผิวดำสูงกว่าคนผิวขาว เมื่อเทียบกับกลุ่มคนที่ไม่ใช่คนผิวดำ คนผิวดำมักมีเนื้องอกมดลูกตั้งแต่อายุยังน้อย มีความเสี่ยงสะสมในการเกิดอาการสูงกว่า และมีภาระโรคโดยรวมสูงกว่า เมื่อเทียบกับคนผิวขาว คนผิวดำมีอาการป่วยมากกว่าและมีแนวโน้มที่จะเข้ารับการผ่าตัดมดลูกและเนื้องอกมดลูกมากกว่า นอกจากนี้ คนผิวดำยังมีแนวโน้มที่จะเลือกการรักษาแบบไม่ผ่าตัดและหลีกเลี่ยงการส่งต่อผู้ป่วยเพื่อผ่าตัดมากกว่าคนผิวขาว เพื่อหลีกเลี่ยงความเป็นไปได้ที่จะต้องเข้ารับการผ่าตัดมดลูก
เนื้องอกมดลูกสามารถวินิจฉัยได้โดยตรงด้วยอัลตราซาวนด์เชิงกราน แต่การตัดสินใจว่าควรตรวจคัดกรองใครนั้นไม่ใช่เรื่องง่าย ปัจจุบันการตรวจคัดกรองมักจะทำหลังจากที่เนื้องอกมีขนาดใหญ่หรือมีอาการแล้ว อาการที่เกี่ยวข้องกับเนื้องอกมดลูกอาจทับซ้อนกับอาการของความผิดปกติของการตกไข่ ภาวะต่อมไร้ท่อ อาการปวดประจำเดือนแบบทุติยภูมิ และความผิดปกติของระบบย่อยอาหาร
เนื่องจากทั้งมะเร็งเนื้อเยื่อเกี่ยวพันและเนื้องอกในมดลูกมักพบเป็นก้อนเนื้อกล้ามเนื้อและมักมีเลือดออกผิดปกติทางมดลูกร่วมด้วย จึงมีความกังวลว่ามะเร็งเนื้อเยื่อเกี่ยวพันของมดลูกอาจตรวจไม่พบ แม้ว่าจะมีโอกาสพบได้น้อย (1 ใน 770 ถึง 10,000 ครั้งเนื่องจากเลือดออกผิดปกติทางมดลูก) ความกังวลเกี่ยวกับมะเร็งเนื้อเยื่อเกี่ยวพันที่ไม่ได้รับการวินิจฉัย ส่งผลให้อัตราการผ่าตัดมดลูกเพิ่มขึ้นและการใช้หัตถการแบบแผลเล็กลดลง ทำให้ผู้ป่วยมีความเสี่ยงต่อภาวะแทรกซ้อนโดยไม่จำเป็น เนื่องจากมะเร็งเนื้อเยื่อเกี่ยวพันของมดลูกที่แพร่กระจายออกนอกมดลูกมีการพยากรณ์โรคที่ไม่ดี
การวินิจฉัยและการประเมินผล
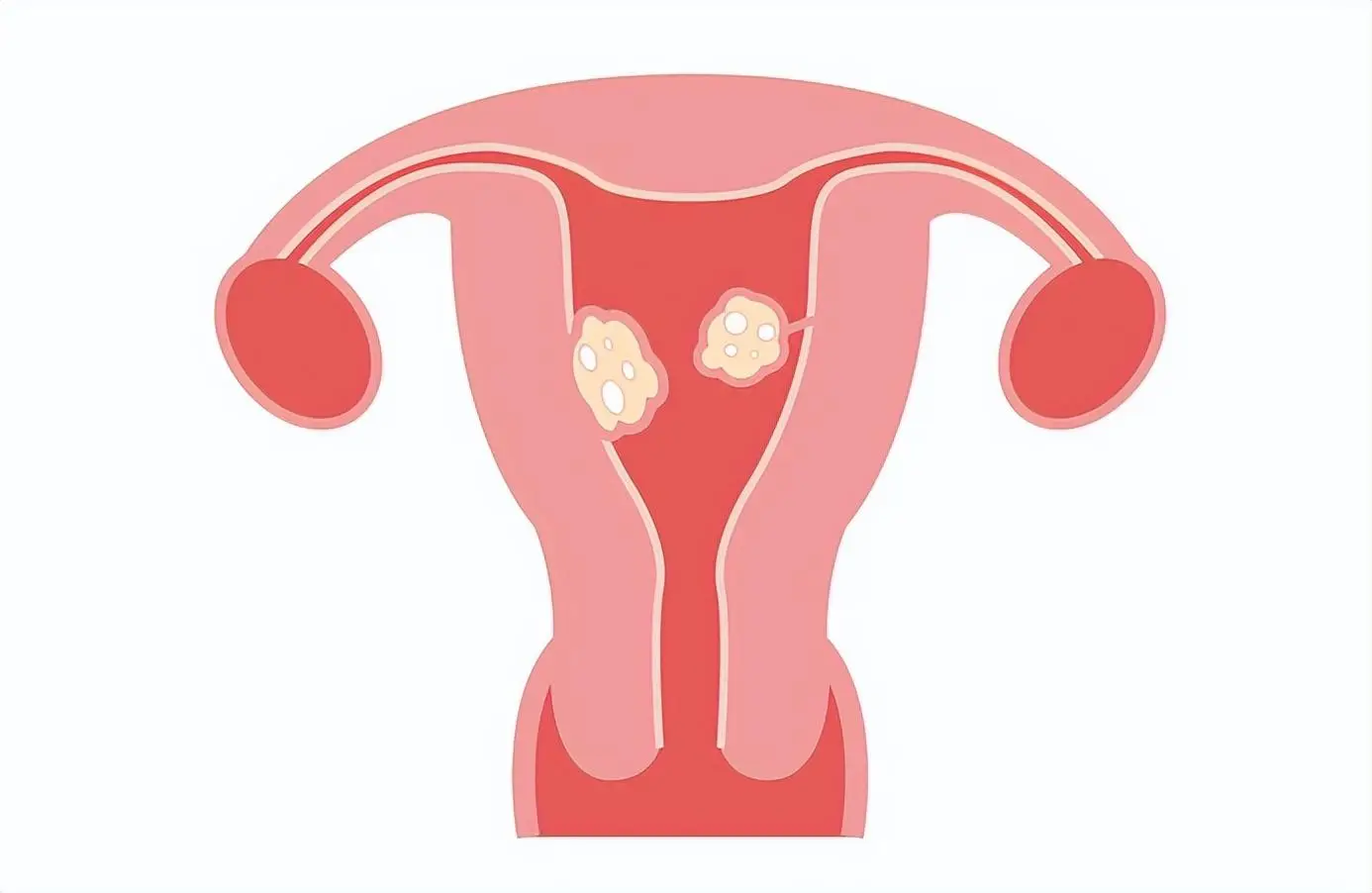
ในบรรดาวิธีการตรวจภาพต่างๆ ที่ใช้ในการวินิจฉัยเนื้องอกมดลูก การอัลตราซาวนด์เชิงกรานเป็นวิธีที่คุ้มค่าที่สุด เพราะให้ข้อมูลเกี่ยวกับปริมาตร ตำแหน่ง และจำนวนของเนื้องอกมดลูก และสามารถแยกแยะก้อนเนื้อที่ต่อมใต้สมองได้ นอกจากนี้ การอัลตราซาวนด์เชิงกรานสำหรับผู้ป่วยนอกยังสามารถใช้เพื่อประเมินภาวะเลือดออกผิดปกติของมดลูก การคลำก้อนในเชิงกรานระหว่างการตรวจ และอาการที่เกี่ยวข้องกับภาวะมดลูกโต ซึ่งรวมถึงความดันในเชิงกรานและแก๊สในช่องท้อง หากปริมาตรมดลูกเกิน 375 มิลลิลิตร หรือจำนวนเนื้องอกมดลูกเกิน 4 ก้อน (ซึ่งเป็นเรื่องปกติ) ความละเอียดของอัลตราซาวนด์จะมีจำกัด การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้ามีประโยชน์อย่างมากเมื่อสงสัยว่าเป็นมะเร็งเนื้อเยื่อเกี่ยวพันของมดลูก และเมื่อวางแผนการผ่าตัดมดลูก ซึ่งในกรณีนี้ ข้อมูลที่ถูกต้องเกี่ยวกับปริมาตรมดลูก ลักษณะทางภาพ และตำแหน่งของมดลูกมีความสำคัญต่อผลลัพธ์ของการรักษา (รูปที่ 1) หากสงสัยว่ามีเนื้องอกในมดลูกใต้เยื่อเมือกหรือรอยโรคเยื่อบุโพรงมดลูกอื่นๆ การตรวจอัลตราซาวนด์แบบน้ำเกลือหรือการส่องกล้องตรวจโพรงมดลูกอาจเป็นประโยชน์ การตรวจเอกซเรย์คอมพิวเตอร์ไม่มีประโยชน์ในการวินิจฉัยเนื้องอกในมดลูกเนื่องจากความคมชัดและการมองเห็นระนาบเนื้อเยื่อไม่ชัดเจน
ในปี พ.ศ. 2554 สหพันธ์สูติศาสตร์และนรีเวชวิทยานานาชาติ (International Federation of Obstetrics and Gynecology) ได้เผยแพร่ระบบการจำแนกเนื้องอกมดลูก (uterine fibroids) โดยมีวัตถุประสงค์เพื่ออธิบายตำแหน่งของเนื้องอกในโพรงมดลูกโดยสัมพันธ์กับพื้นผิวของเยื่อบุโพรงมดลูกได้ดีขึ้น แทนที่จะใช้คำเดิมว่า submucosal, intramural และ subserous membrane ซึ่งทำให้การสื่อสารและการวางแผนการรักษามีความชัดเจนยิ่งขึ้น (ดูตาราง S3 ในภาคผนวกเพิ่มเติม พร้อมเนื้อหาฉบับเต็มของบทความนี้ได้ที่ NEJM.org) ระบบการจำแนกประเภทนี้มีตั้งแต่ 0 ถึง 8 โดยตัวเลขที่น้อยกว่าบ่งชี้ว่าเนื้องอกอยู่ใกล้กับเยื่อบุโพรงมดลูกมากกว่า เนื้องอกมดลูกชนิดผสมจะแสดงด้วยตัวเลขสองตัวคั่นด้วยเครื่องหมายยัติภังค์ ตัวเลขแรกแสดงถึงความสัมพันธ์ระหว่างเนื้องอกและเยื่อบุโพรงมดลูก และตัวเลขที่สองแสดงถึงความสัมพันธ์ระหว่างเนื้องอกและเยื่อบุโพรงมดลูก ระบบการจำแนกเนื้องอกมดลูกนี้ช่วยให้แพทย์สามารถวินิจฉัยและรักษาได้อย่างตรงจุดยิ่งขึ้น และปรับปรุงการสื่อสารให้ดียิ่งขึ้น
การรักษา
ในการรักษาภาวะประจำเดือนออกมากผิดปกติที่เกี่ยวข้องกับเนื้องอกมดลูก (myoma-associated menorrhagia) ส่วนใหญ่ การควบคุมภาวะประจำเดือนออกมากผิดปกติด้วยฮอร์โมนคุมกำเนิดถือเป็นขั้นตอนแรก ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์และกรดทรานาเนโมไซคลิกที่ใช้ในช่วงมีประจำเดือนก็สามารถนำมาใช้เพื่อลดภาวะประจำเดือนออกมากผิดปกติได้เช่นกัน แต่มีหลักฐานเพิ่มเติมเกี่ยวกับประสิทธิภาพของยาเหล่านี้ในการรักษาภาวะประจำเดือนออกมากผิดปกติแบบไม่ทราบสาเหตุ และการทดลองทางคลินิกเกี่ยวกับโรคนี้มักจะไม่รวมผู้ป่วยที่มีเนื้องอกมดลูกขนาดใหญ่หรือใต้เยื่อเมือก ยา GnRH agonists แบบออกฤทธิ์ยาวได้รับการอนุมัติให้ใช้ในการรักษาเนื้องอกมดลูกในระยะสั้นก่อนการผ่าตัด ซึ่งอาจทำให้เกิดภาวะประจำเดือนขาดในผู้ป่วยเกือบ 90% และลดปริมาตรมดลูกลง 30% ถึง 60% อย่างไรก็ตาม ยาเหล่านี้เกี่ยวข้องกับอุบัติการณ์ของอาการฮอร์โมนเพศชายต่ำ (hypogonadal hypogonadal) ที่สูงขึ้น รวมถึงภาวะกระดูกพรุนและอาการร้อนวูบวาบ นอกจากนี้ยังทำให้เกิด "อาการกำเริบจากสเตียรอยด์" ในผู้ป่วยส่วนใหญ่ โดยที่โกนาโดโทรปินที่สะสมในร่างกายจะถูกปล่อยออกมา และทำให้มีประจำเดือนมากในภายหลังเมื่อระดับเอสโตรเจนลดลงอย่างรวดเร็ว
การใช้ยาต้าน GnRH ชนิดรับประทานร่วมกันเพื่อรักษาเนื้องอกมดลูกถือเป็นความก้าวหน้าครั้งสำคัญ ยาที่ได้รับการอนุมัติในสหรัฐอเมริกาประกอบด้วยยาต้าน GnRH ชนิดรับประทาน (elagolix หรือ relugolix) ในยาเม็ดหรือแคปซูลผสม ร่วมกับเอสตราไดออลและโปรเจสเตอโรน ซึ่งยับยั้งการผลิตสเตียรอยด์ของรังไข่ได้อย่างรวดเร็ว (และไม่ก่อให้เกิดการกระตุ้นสเตียรอยด์) และขนาดยาเอสตราไดออลและโปรเจสเตอโรนที่ทำให้ระดับยาทั่วร่างกายเทียบเท่ากับระดับฟอลลิคูลาร์ในระยะแรก ยาหนึ่งชนิดที่ได้รับการอนุมัติในสหภาพยุโรปแล้ว (linzagolix) มีสองขนาดยา ได้แก่ ขนาดยาที่ยับยั้งการทำงานของไฮโปทาลามัสบางส่วน และขนาดยาที่ยับยั้งการทำงานของไฮโปทาลามัสอย่างสมบูรณ์ ซึ่งเทียบเท่ากับขนาดยาที่ได้รับการอนุมัติสำหรับ elagolix และ relugolix ยาแต่ละชนิดมีจำหน่ายในรูปแบบที่มีหรือไม่มีเอสโตรเจนและโปรเจสเตอโรน สำหรับผู้ป่วยที่ไม่ต้องการใช้สเตียรอยด์จากภายนอกต่อมเพศ การใช้สูตรยาลินซาโกลิกซ์ขนาดต่ำโดยไม่ผสมสเตียรอยด์จากภายนอกต่อมเพศ (เอสโตรเจนและโปรเจสเตอโรน) สามารถให้ผลเช่นเดียวกับสูตรยาผสมขนาดสูงที่มีฮอร์โมนจากภายนอก การบำบัดแบบผสมผสานหรือการบำบัดที่ยับยั้งการทำงานของไฮโปทาลามัสบางส่วนสามารถบรรเทาอาการได้ โดยให้ผลเทียบเท่ากับการใช้ยา GnRH antagonist ในปริมาณเต็มขนาดเพียงตัวเดียว แต่มีผลข้างเคียงน้อยกว่า ข้อดีอย่างหนึ่งของการบำบัดแบบเดี่ยวขนาดสูงคือสามารถลดขนาดมดลูกได้อย่างมีประสิทธิภาพมากกว่า ซึ่งคล้ายกับผลของ GnRH agonists แต่มีอาการฮอร์โมนเพศชายต่ำมากกว่า
ข้อมูลการทดลองทางคลินิกแสดงให้เห็นว่าการใช้ยา GnRH antagonist แบบรับประทานร่วมกันมีประสิทธิภาพในการลดภาวะประจำเดือนมามากผิดปกติ (ลดลง 50% ถึง 75%) ลดอาการปวด (ลดลง 40% ถึง 50%) และอาการที่เกี่ยวข้องกับภาวะมดลูกโต ขณะเดียวกันก็ช่วยลดปริมาตรมดลูกได้เล็กน้อย (ลดลงประมาณ 10%) โดยมีผลข้างเคียงน้อยกว่า (ผู้เข้าร่วมน้อยกว่า 20% มีอาการร้อนวูบวาบ ปวดศีรษะ และคลื่นไส้) ประสิทธิภาพของการใช้ยา GnRH antagonist แบบรับประทานร่วมกันไม่ขึ้นอยู่กับขอบเขตของการเกิด myomatosis (ขนาด จำนวน หรือตำแหน่งของเนื้องอกในมดลูก) ภาวะแทรกซ้อนของภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ หรือปัจจัยอื่นๆ ที่จำกัดการรักษาด้วยการผ่าตัด ปัจจุบันการใช้ยา GnRH antagonist แบบรับประทานร่วมกันได้รับการอนุมัติให้ใช้เป็นเวลา 24 เดือนในสหรัฐอเมริกา และให้ใช้อย่างไม่มีกำหนดในสหภาพยุโรป อย่างไรก็ตาม ยาเหล่านี้ยังไม่ได้รับการพิสูจน์ว่ามีฤทธิ์คุมกำเนิด ซึ่งเป็นข้อจำกัดในการใช้ในระยะยาวสำหรับผู้ป่วยจำนวนมาก การทดลองทางคลินิกเพื่อประเมินผลการคุมกำเนิดของการบำบัดด้วยยา relugolix ร่วมกันยังคงดำเนินต่อไป (หมายเลขการลงทะเบียน NCT04756037 ที่ ClinicalTrials.gov)
ในหลายประเทศ ยาควบคุมตัวรับโปรเจสเตอโรนแบบเลือกสรรเป็นสูตรยาหนึ่ง อย่างไรก็ตาม ความกังวลเกี่ยวกับพิษต่อตับที่ร้ายแรงแต่พบได้น้อยได้จำกัดการยอมรับและการเข้าถึงยาเหล่านี้ ยังไม่มียาควบคุมตัวรับโปรเจสเตอโรนแบบเลือกสรรที่ได้รับการอนุมัติในสหรัฐอเมริกาสำหรับการรักษาเนื้องอกมดลูก
การผ่าตัดมดลูก
แม้ว่าในอดีตการผ่าตัดมดลูกจะถือเป็นการรักษาเนื้องอกมดลูกแบบรุนแรง แต่ข้อมูลใหม่เกี่ยวกับผลลัพธ์ของการรักษาทางเลือกที่เหมาะสมชี้ให้เห็นว่าวิธีการรักษาเหล่านี้อาจคล้ายคลึงกับการผ่าตัดมดลูกในหลายๆ ด้านเมื่อรักษาเป็นระยะเวลาหนึ่ง ข้อเสียของการผ่าตัดมดลูกเมื่อเทียบกับการรักษาทางเลือกอื่นๆ ได้แก่ ความเสี่ยงระหว่างการผ่าตัดและการตัดท่อนำไข่ (หากเป็นส่วนหนึ่งของการผ่าตัด) ก่อนเปลี่ยนศตวรรษ การผ่าตัดเอารังไข่ทั้งสองข้างออกพร้อมกับการผ่าตัดมดลูกเป็นหัตถการที่พบได้บ่อย และการศึกษาแบบ cohort ขนาดใหญ่ในช่วงต้นทศวรรษ 2000 แสดงให้เห็นว่าการผ่าตัดเอารังไข่ทั้งสองข้างออกสัมพันธ์กับความเสี่ยงต่อการเสียชีวิต โรคหัวใจและหลอดเลือด ภาวะสมองเสื่อม และโรคอื่นๆ ที่เพิ่มขึ้นเมื่อเทียบกับการผ่าตัดมดลูกและเก็บรังไข่ไว้ นับแต่นั้นมา อัตราการผ่าตัดตัดท่อนำไข่ลดลง ในขณะที่อัตราการผ่าตัดมดลูกยังคงเหมือนเดิม
การศึกษาหลายชิ้นแสดงให้เห็นว่าแม้ว่ารังไข่ทั้งสองข้างจะยังคงอยู่ แต่ความเสี่ยงต่อโรคหัวใจและหลอดเลือด ความวิตกกังวล ภาวะซึมเศร้า และการเสียชีวิตหลังการผ่าตัดมดลูกจะเพิ่มขึ้นอย่างมาก ผู้ป่วยที่มีอายุ ≤35 ปี ณ เวลาผ่าตัดมดลูกมีความเสี่ยงสูงสุด ในบรรดาผู้ป่วยเหล่านี้ ความเสี่ยงต่อโรคหลอดเลือดหัวใจ (หลังจากปรับปัจจัยรบกวนแล้ว) และภาวะหัวใจล้มเหลวสูงขึ้น 2.5 เท่าในผู้หญิงที่ผ่าตัดมดลูก และสูงขึ้น 4.6 เท่าในผู้หญิงที่ไม่ได้ผ่าตัดมดลูกในช่วงการติดตามผลเฉลี่ย 22 ปี ผู้หญิงที่ผ่าตัดมดลูกก่อนอายุ 40 ปีและยังคงรักษารังไข่ไว้ มีโอกาสเสียชีวิตสูงกว่าผู้หญิงที่ไม่เคยผ่าตัดมดลูก 8-29 เปอร์เซ็นต์ อย่างไรก็ตาม ผู้ป่วยที่ได้รับการผ่าตัดมดลูกมีโรคร่วม เช่น โรคอ้วน ไขมันในเลือดสูง หรือมีประวัติการผ่าตัด มากกว่าผู้หญิงที่ไม่ได้ผ่าตัดมดลูก และเนื่องจากการศึกษาเหล่านี้เป็นการศึกษาเชิงสังเกต จึงไม่สามารถยืนยันสาเหตุและผลได้ แม้ว่าการศึกษาจะสามารถควบคุมความเสี่ยงเหล่านี้ได้ แต่ก็อาจยังมีปัจจัยสับสนที่ยังไม่ได้วัดผล ควรอธิบายความเสี่ยงเหล่านี้ให้ผู้ป่วยที่กำลังพิจารณาการผ่าตัดมดลูกทราบ เนื่องจากผู้ป่วยเนื้องอกมดลูกหลายรายมีทางเลือกอื่นที่รุกรานน้อยกว่า
ปัจจุบันยังไม่มีวิธีการป้องกันเนื้องอกมดลูกทั้งแบบปฐมภูมิและทุติยภูมิ การศึกษาทางระบาดวิทยาพบปัจจัยหลายประการที่เกี่ยวข้องกับการลดความเสี่ยงของเนื้องอกมดลูก ได้แก่ การรับประทานผักและผลไม้มากขึ้นและลดปริมาณเนื้อแดง การออกกำลังกายสม่ำเสมอ การควบคุมน้ำหนัก ระดับวิตามินดีปกติ การให้กำเนิดบุตรสำเร็จ การใช้ยาคุมกำเนิดชนิดรับประทาน และการใช้ฮอร์โมนโปรเจสเตอโรนออกฤทธิ์ยาวนาน จำเป็นต้องมีการทดลองแบบสุ่มและมีกลุ่มควบคุมเพื่อพิจารณาว่าการปรับเปลี่ยนปัจจัยเหล่านี้สามารถลดความเสี่ยงได้หรือไม่ สุดท้าย การศึกษานี้ชี้ให้เห็นว่าความเครียดและการเหยียดเชื้อชาติอาจมีบทบาทต่อความอยุติธรรมทางสุขภาพที่เกี่ยวข้องกับเนื้องอกมดลูก
เวลาโพสต์: 9 พ.ย. 2567